はじめに
当センター川崎本院では、毎月約100症例の手術を実施していますが、二次診療施設であることから手術自体の難易度が比較的高いことが多く、また、患者さまの全身状態が悪く、麻酔をかけること自体がハイリスクである症例も少なくありません。このような状況で手術を成功させ、病状を回復に向かわせるためには、もちろん適切な手術を実施することが不可欠ですが、それと同時に、術中の麻酔管理や周術期管理も重要なウェイトを占めています。また、術前の一般状態は安定している患者さまの手術であっても、薬剤に対するアナフィラキシーショックなど、麻酔中のさまざまなリスクや想定外の事態に備え、常に患者さまの状態を見守ることが重要です。
麻酔科では、高性能な麻酔器、さまざまなモニタリング方法を用いて患者さまを見守り、手術状況と併せて総合的に状態を判断し、手術を受ける全ての患者さまの安全を守るべく日々の診療にあたっています。
今回は当センター川崎本院において、手術時に実施している麻酔・疼痛管理の概要についてご説明します。
全身麻酔
すべての手術を全身麻酔下で実施しています。症例の状態や罹患している病態により、セボフルレンまたはイソフルレンによる吸入麻酔、あるいはプロポフォール持続点滴による静脈麻酔を選択しています。
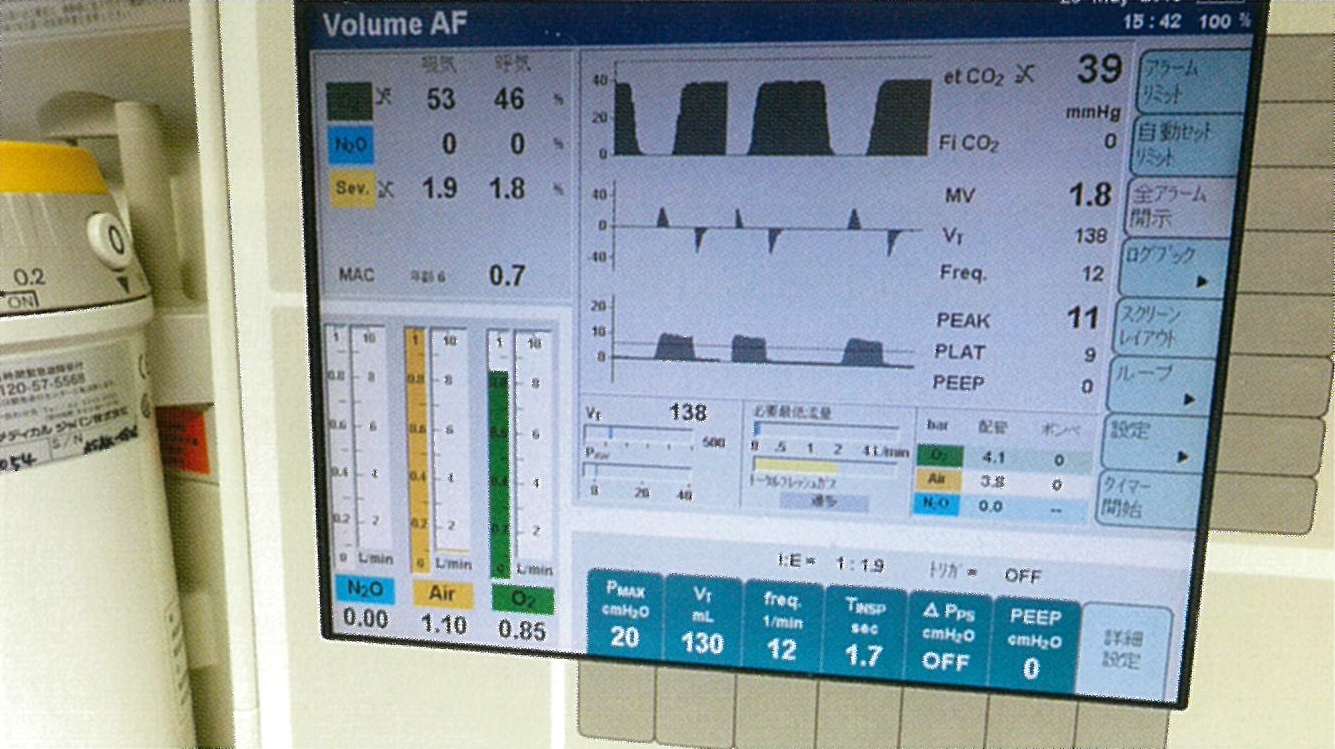
手術室で使用している全身麻酔器(ドレーゲル社Apollo 1台、FabiusPlus 3台)は高機能の人工呼吸器を搭載しており、機種によりさまざまな換気モード(従量式、従圧式、プレッシャーサポート、SIMV、ボリューム・オートフロー)が選択可能です。これらの人工呼吸器付き全身麻酔器では、一回換気量、分時換気量、気道内圧、PEEPはもちろん、P-VループやF-Vループなどのグラフィックも利用して呼吸関連項目のモ二タリングを行うことができます(図1)。
疼痛管理
周術期の疼痛管理においては、作用の異なる鎮痛方法を適切に組み合わせて用いる「マルチモーダル鎮痛」の考え方を導入しています。
・麻薬性鎮痛薬の持続投与
当院の周術期疼痛管理の主軸の一つとなるのが、麻薬性鎮痛薬の持続投与(CRI)です。多くの手術症例ではフェンタニル、レミフェンタニル等のCRIを実施し、病態や手術内容に応じて、ケタミンやリドカイン、α2作動薬やNSAIDsの投与などを併用します。
・局所麻酔法
周術期疼痛管理のもうひとつの柱となるのが各種局所麻酔法です。鎮痛強度の調節性を考慮して全身投与の鎮痛薬と併用することが多いですが、同時に、積極的に局所麻酔法を取り入れることで、麻薬性鎮痛薬の副作用を大幅に低減することが出来ます。
- 硬膜外麻酔
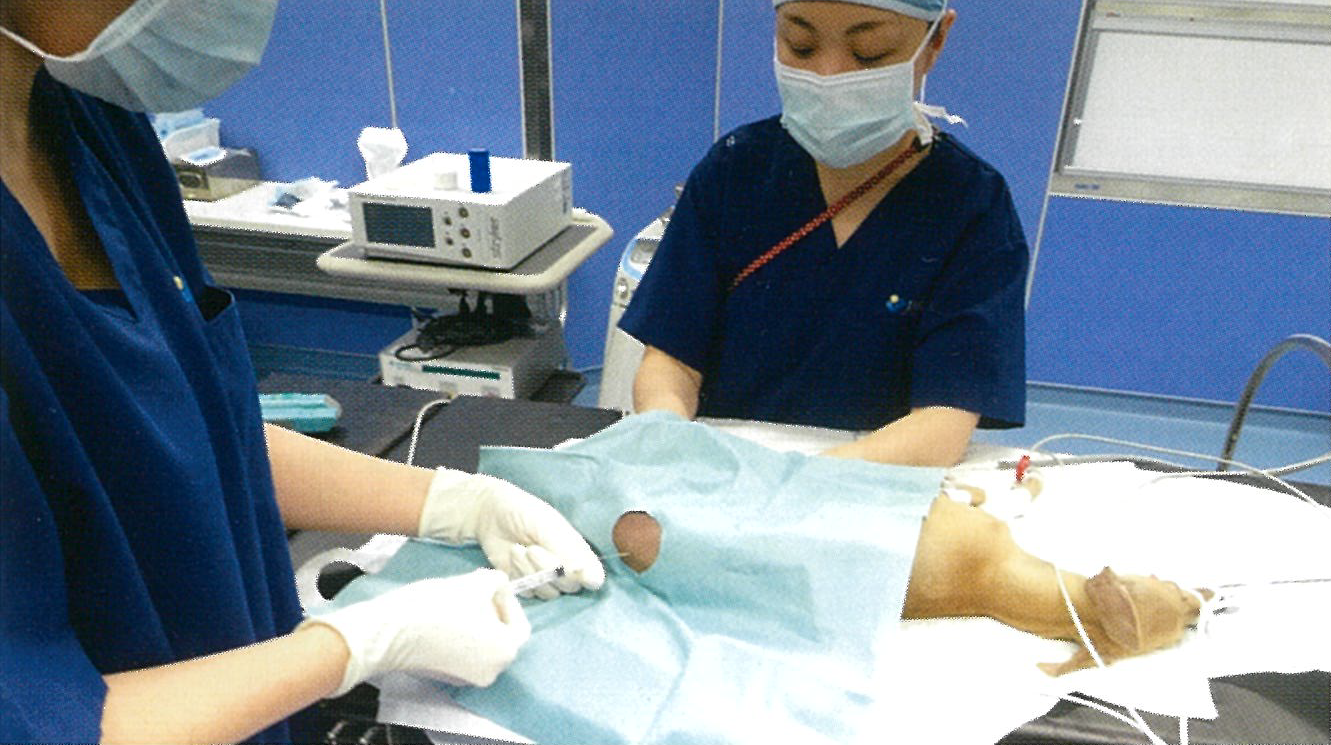
骨盤や会陰部など、従来から硬膜外麻酔が適用とされてきた下半身の手術においては、硬膜外麻酔(腰仙椎・仙尾椎)が疼痛管理の主軸となります。また、薬剤の組み合わせ等により、上腹部の手術においても周術期の疼痛管理の補助として硬膜外麻酔を実施することがあります(図2)。
- 末梢神経ブロック
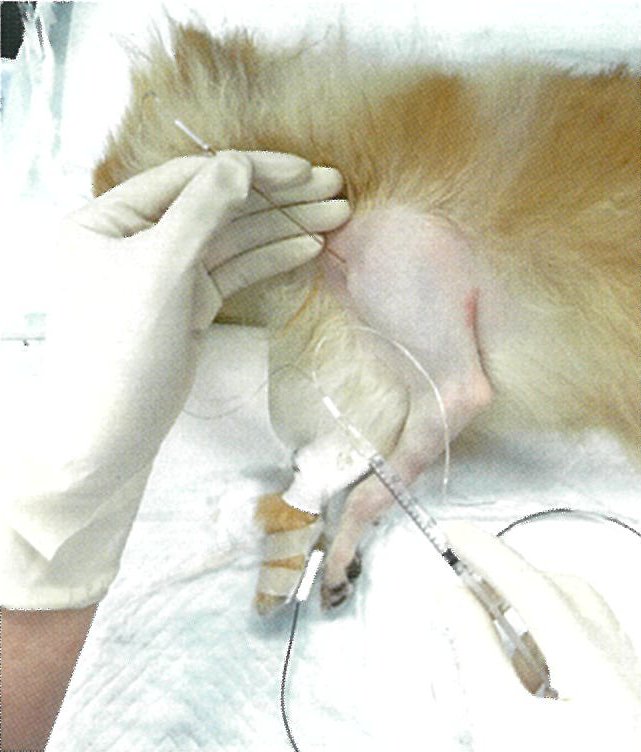
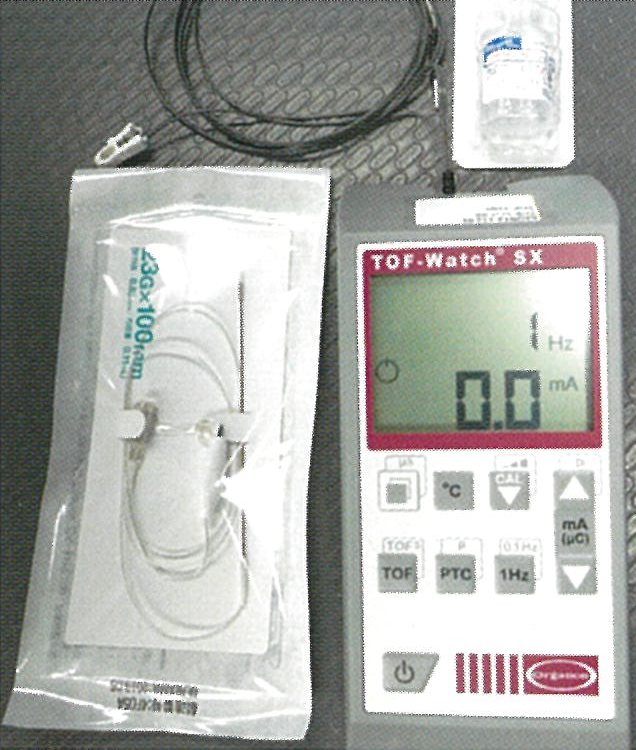
従来から末梢神経ブロックが用いられてきた整形外科領域はもちろん、開腹や開胸、体表での手術においても積極的に末梢神経ブロックを実施しています。前肢の手術における腕神経叢ブロックやRUMM (橈骨神経、尺骨神経、筋皮神経、正中神経)ブロック、後肢の手術における大腿神経ブロック、坐骨神経ブロック、開腹手術等における傍脊椎ブロックや腹横筋腹面ブロック、その他、下歯槽神経ブロック、上顎神経ブロック、肋間神経ブロック等、手術部位に応じてさまざまな方法を選択します。末梢神経ブロックを実施する際には、可能な限り神経刺激装置(TOFウォッチSX)、または超音診断装置を用いて末梢神経の位置を確認した上で実施しています(図3)。
- 局所浸潤麻酔
体表腫瘤切除など、限局された部位の体表における手術では、創部における局所麻酔薬の浸潤麻酔を実施する他、手術内容により、創部に多孔式カテーテルを留置して術後も局所麻酔薬の投与を継続することもあります。
モニタリング
全手術症例において、生体モニターによるモニタリングを行っています。
手術麻酔中は、一般に、心電図、SpO2、非観血的/観血的動脈圧、ETCO2、吸気・呼気吸入麻酔薬濃度、吸気・呼気酸素濃度、一回換気量、分時換気量、気道内圧、体温、尿量などをモニターしています。その他、患者さまの病態や手術内容により、血糖値、電解質、動脈血血液ガス分析等の測定を実施することもあります。
・観血的動脈圧測定
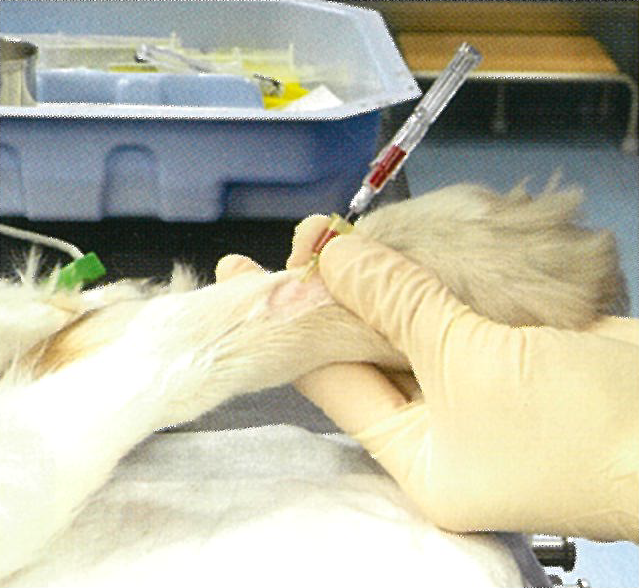
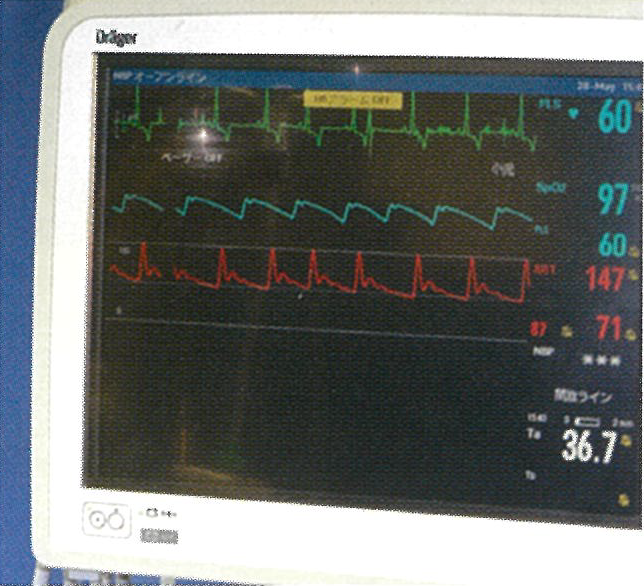
非観血的血圧測定が困難な症例、長時間手術が予定されている症例、出血のリスクを伴う等で大きな血行動態の変動が想定される症例など、多くの症例で積極的に観血的動脈圧測定を行っています(図4)。これにより、たとえば、想定外の術中出血に対する急速輸液・輸血療法や、敗血症等による重篤な血圧低下に対する各種昇圧剤治療、術中不整脈が発生した際の血行動態の評価など、患者さまの状態の変化を速やかに察知して、適切な治療を行うことが可能になります。
おわりに
今回は当センター川崎本院における手術時の麻酔についての概要をご紹介しました。麻酔科獣医師が患者さまの全身状態を維持し、手術侵襲から患者さまを守る役割を担うことで、術者は手術に集中し、円滑に手術を進めることが可能となっています。周術期管理に関しては、集中治療科獣医師と連携・協力することで、より質の高い管理を目指すことが可能となっています。
また、麻酔科獣医師による全身麻酔の実践と同様、当診療科において力を入れているのが、全科獣医師および各診療科獣医師に対する教育です。麻酔を専門とする獣医師の指導の下、診療に携わる多くの獣医師が安全な全身麻酔についての理解を深め、それぞれの症例に適した麻酔法、疼痛管理、必要なモニタリングを実践することができるよう努めています。